В июле 2021г. в Центр обратился пациент Т. 32-х лет по поводу умеренных болей в левом ТБС с иррадиацией в паховую, ягодичную области, мышцы бедра, коленный сустав, возникающие при движении, ходьбе, стартовые боли, ходил прихрамывая.
Работа связана с регулярным подъёмом тяжестей, целый день приходилось стоять на ногах. С мая 2021г. стал отмечать боли в суставе при нагрузках.
По данным МРТ от 06.2021г. — признаки асептического некроза головки левой бедренной кости размерами 36 х 22мм «географической формы» с перифокальным отёком костного мозга. По месту жительства из методов лечения было предложено эндопротезирование.
При дальнейшем обследовании в Центре, функционально, по объему активных и пассивных движений в левом тазобедренном суставе пациент был компенсирован, но выявлен дисбаланс ремоделирования костной ткани в сторону преобладания активности резорбции, о чем свидетельствовало повышение показателей разрушения костной ткани (ДПИД, β-сross laps), выраженный дефицит витамина Д с гомозиготным генетическим изменением рецепторов витамина Д.
За время наблюдения проведено 4 курса комплексного безоперационного лечения асептического некроза головки бедренной кости. Безоперационное лечение включало: ежедневное двухразовое использованием аппарата Остеон- 1 с накожными аппликаторами остеон (active, norm, progress), Фитокоста New, витамин Д по схеме, антиагреганты, витамино-минеральные комплексы. Пациент в обязательном порядке выполнял комплекс гимнастических упражнений, соблюдал ортопедический режим.
При очередном контрольном МРТ от 10.2022г. — отграниченный участок «географической формы» размерами 28 х14мм.
При этом, рентгенологически в динамике в течение года структура костной ткани стала более отчетливой, зона разряжения трабекулярного рисунка в центральной зоне ГБК сократилась, головка бедренной кости округлой формы, не деформирована, с четкими ровными контурами, суставная щель не сужена.

Метаболизм костной ткани нормализовался, дефицит витамина Д компенсирован.
На следующем графике представлена динамика показателей (Метаболиты витаминов группы Д 25(OH) и 1,25 (OH), остеокальцин, ДПИД).

Референсные значения
| Остекальцин | 14–42 (нг/мл) |
| 25(ОН)Д | 14–60 (нг/мл) |
| 1,25(ОН)Д | 16–65 (пг/мл) |
| ДПИД | 2,3 — 5,4 (нмоль\ммольКреат) |
Также нормализован показатель β-сross laps. Референсные значения, нг/мл < 0,580.
| 1 курс | 2 курс | 3 курс | 4 курс |
| 0,799 | 0,759 | 0,77 | 0,593 |
Пациент болевой синдром не отмечает, вернулся к активной жизни, продолжает прием витамина Д, выполняет расширенный гимнастический комплекс при сохраненном собственном суставе.
В марте 2019г. Пациент С , 1983 г.р. обратился в Центр с болями в левом тазобедренном суставе при ходьбе с февраля 2019 г., иррадиирующие в паховую область, коленный сустав, жалобами на стартовые боли, ограничение объема движений, хромоту на левую нижнюю конечность.
В анамнезе отмечаются регулярные физические перегрузки в течение 10 лет, курение до 1,5 пачки в день. Осмотрен травматологом по месту жительства. При обследовании выявлено: Rg ТБС от 25.02.2019г-признаки субхондрального склероза суставной поверхности крыши вертлужной впадины и головки бедренной кости слева, нельзя исключить единичные кистовидные просветления в субхондральных отделах ГБК (из позднего рентгена через 3 мес), МРТ ТБС от 05.03.2019- структура ГБК слева неоднородна за счет наличия зоны отека в субхондральных отделах по передней поверхности размерами 33*28мм, наружный контур головки сохранен, синовит слева.

В Специализированный центр по лечению асептического некроза обратился самостоятельно.
При осмотре выявлена болезненность при активных и пассивных движениях в левом ТБС: сгибание / разгибание R: 140/15; сгибание / разгибание L: 100/15; отведение / приведение R: 45/45; отведение / приведение L: 40/40; ротация внутр. / наруж. R: 30/30; ротация внутр. / наруж. L: 15/25; Интенсивность боли по визуально-аналоговой шкале (ВАШ) оценивалась на 5 баллов.
По лабораторным данным отмечается повышение показателя резорбции костной ткани (ДПИД, B-crossLaps у верхней границы возрастной нормы), выраженный D-дефицит, обнаружены генетические полиморфизмы в генах коллагена, рецепторов витамина Д, что ассоциировано с повышенным риском развития асептического некроза ГБК.
По данным ультразвуковой денситометрии качество костной ткани скелета соответствовало возрастной норме.
Пациент получил 2 курса комплексного лечения в составе ежедневного проведения сеансов длительностью 30 минут с использованием терапевтического аппарата Остеон-1 по индивидуальной схеме с применением накожных аппликаторов из лекарственных трав, соблюдением строгого ортопедического режима с разгрузкой тазобедренных суставов (ходьба на костылях), приём фитококмпозиции Фитокост new, комбинированные препараты витамина Д, антиагреганты, витаминоминеральные комплексы, метаболическая терапия, индивидуальный комплекс лечебной физкультуры, питание, обогащенное кальцием, курсы массажа. Динамически контроль клинико-лабораторных показателей проводился каждые 3 месяца. В ходе лечения особое внимание уделялось ежедневным занятиям ЛФК для увеличения объема движений в ТБС, строгому соблюдению ортопедического режима.
На фоне лечения пациент предъявлял жалобы на боли только уже только при чрезмерных физических нагрузках, оценка по шкале ВАШ снизилась до 2 баллов, стартовые боли не беспокоили, отмечалось постепенное увеличение объема движений в ТБС.
Динамика объёма движений в тазобедренных суставах:

В анализах крови отмечалось стойкая нормализация показателей метаболизма костной ткани.
Динамика маркеров резорбции костной ткани:

Динамика значений метаболитов витамина D:

При контрольном МРТ от 17.10.2019г — по сравнению с МР-исследвоанием от 05.03.2019г участков повышения интенсивности сигнала от костных структур, составляющих ТБС слева не выявлено.

Пациент находится под динамическим наблюдением, продолжает приём препаратов обеспечивающий метаболизм костной ткани, проведение ЛФК.
Пациент, 1989 г.р. проходит лечение в Специализированном центре по лечению асептического некроза с диагнозом: Асептический некроз головки левой бедренной кости I — II стадия. Остеопения, стабилизация (Distal radius: T- score = -1,4 Z – score = -1,1 Proximal phalanx III: T- score = — 0,9 Z – score = -0,9).
В октябре 2015 года обратился в Центр с жалобами на ноющие боли в левом тазобедренном суставе при ходьбе, неподготовленных движениях, усиливающиеся при подъеме по лестнице, физических нагрузках, иррадиирующие в левую поясничную область, мышцы бедра; ограничение объёма движений в левом тазобедренном суставе; хромоту на левую нижнюю конечность.
Из анамнеза: ранее на учете у ортопеда не состоял, всегда отличался избыточной массой тела (max. 109 кг.). С осени 2015 г. беспокоят слабые ноющие боли в левом тазобедренном суставе, усиливающиеся при ходьбе, незначительные ограничения объема движений в левом тазобедренном суставе. 28. 09. 2015 г. осмотрен ревматологом, неврологом, проведена рентгенография и МРТ тазобедренных суставов, где выявлены дегенеративные изменения в головке левой бедренной кости. Принимал хондропротекторы, НПВС, на фоне приёма которых боли в левом тазобедренном суставе стали менее интенсивными. Однако с октября 2015 г. боли в левом тазобедренном суставе стали прогрессировать, интенсивность стала увеличиваться (стала более продолжительной и частой), боли иррадиировали по передне-боковой поверхности верхней трети левого бедра, сопровождались напряжением мышц поясничной области слева. При ходьбе отмечалась хромота на левую нижнюю конечность, более заметное ограничение объема движений в левом тазобедренном суставе, также стало беспокоить усиление болезненности в левом тазобедренном суставе при подъеме по лестнице. Повторно осмотрен врачами (невролог, ревматолог, травматолог) диагностирована начальная стадия АНГБК слева. RentGirls.
При углубленном обследовании в Специализированном центре выявлены нарушение функции левого ТБС с болевым синдромом, остеопения, начальные признаки асептического некроза головки бедренной кости слева. Назначена комплексная терапия в составе терапевтического воздействия аппаратом для восстановления структуры костной ткани (Остеон-1), витаминно-минеральных препаратов, ЛФК, строгого соблюдения ортопедического режима. По истечении 3-х курсов лечения достигнута положительная динамика: болевой синдром не беспокоит, активные и пассивные движения в ТБС выполняет в полном объеме, улучшились показатели качества костной ткани (см. таб. № 1).
Таблица №1: Ультразвуковая денситометрия Sunlight MiniOmni
На рентгенограммах в динамике контуры головки ровные, чёткие, отмечается улучшение структуры трабекулярного рисунка головки и шейки бедренной кости, субхондрально в верхнем сегменте ГБК идёт заполнение зоны кистозной перестройки.
В настоящее время пациент проводит поддерживающую терапию препаратами, регулирующими метаболизм костной ткани, рекомендовано соблюдение ортопедического режима в виде ограничения осевых нагрузок, подъёма тяжестей, профилактика гиподинамии, ежедневные занятия ЛФК, курсы массажа дважды в год, плавание.
Данный пример демонстрирует, что своевременное начало комплексного лечения и соблюдение ортопедического режима при асептическом некрозе головки бедренной кости позволяет добиться восстановления костной ткани за короткий срок (9 месяцев).
Одним из методов малоинвазивного оперативного вмешательства при асептическом некрозе ГБК является туннелизация с декомпрессией головки бедренной кости.
Данное оперативное вмешательство может применяться на ранних стадиях АНГБК (I-II стадия), относится к малоинвазивным методикам, дает быстрое купирование болевого синдрома. Вместе с тем, течение патологического процесса асептического некроза требует пристального динамического наблюдения и рентгенологического контроля для диагностики прогрессирующих изменений структуры ГБК и своевременного начала патогенетически обоснованного лечения.
Ниже рассмотрен клинический пример пациента, который после проведённой ему туннелизации, обратился в Специализированный центр по лечению асептического некроза.
Пациент, 34 г..
В 2013 г. установлен диагноз двусторонний асептический некроз ГБК I-II стадии (рис. 1).
Рис. 1 (04. 09. 2014 г.)
В анамнезе длительные физические нагрузки, активно занимался спортом. В сентябре 2014 г. было выполнено оперативное вмешательство в объеме билатерельной туннелизации с декомпрессией головки и шейки бедренной кости. Выписан в удовлетворительном состоянии, болевой синдром не беспокоил. В течение месяца соблюдал ортопедический режим (ходьба при помощи костылей).
На контрольных рентгенограммах в ноябре 2014 г. (Рис. 2) определяется остеосклероз ГБК, перемежающийся с участками разрежения. Через вертелы, шейку и ГБК с обеих сторон проходит послеоперационный канал. Локальное уплощение ГБК слева в передне-верхнем отделе.
Рис. 2 (13. 11. 14 г.)
Далее пациент принимал хондропротекторы, ортопедический режим не соблюдал. Летом 2015 г. боли возобновились, присоединилась хромота.
Обратился в Специализированный центр по лечению асептического некроза с жалобами на боли в ягодичных областях (больше слева) при длительной ходьбе, положении сидя, усиливающиеся при ухудшении метеоусловий, эпизодическую хромоту.
При обследовании выявлено (Рис. 3): справа суставная щель деформирована, неравномерно сужена до 2-3 мм, ГБК снижена по высоте, уплощена, деформирована, структура изменена за счет чередования участков уплотнения и разрежения костной ткани. В верхней части головки определяется крупная зона разрежения костной структуры размером 36*19 мм. Сохраняется послеоперационный канал. Шейка укорочена.
Слева: суставная щель деформирована, сужена до 2-4 мм. Головка деформирована, снижена по высоте, структура неоднородна за счет наличия участков уплотнения и разрежения костной ткани. Шейка выражено укорочена, деформирована.
Рис. 3 (28. 07. 15 г.)
При сравнении рентгенограмм ТБС в послеоперационном периоде и по истечению 8 месяцев (Рис. 2 и 3) можно отметить увеличение дефектов в структуре костной ткани головок и шеек бедренных костей, расширение послеоперационного канала.
В течение 3 месяцев пациент получал комплексное безоперационное лечение включавшее: ЛФК, проведение процедур с использованием терапевтического аппарата «Остеон-1» с накожными фитоаппликаторами, фитованны, приём лекарственных препаратов и органо-минеральных комплексов. В обязательном порядке предписывался ортопедический режим с использованием костылей.
По результатам первого курса лечения снизился болевой синдром, боли в области ТБС слабые, не влияющие на обычную активность, хромоту не отмечает, по данным денситометрии — улучшение качества костной ткани.
Ультразвуковая денситометрия Sunlight MiniOmni
|
Distal radius T-score |
Distal radius Z-score: |
Proximal phalanx III T-score: |
Proximal phalanx III Z-score: |
|
|
28.07.15 |
-1,2 |
-1,1 |
-0,1 |
-0,1 |
|
02.11.15 |
0,0 |
0,1 |
0,1 |
0,1 |
На рентгенограммах от 02.11.15 г. (Рис.4) справа: отмечается выраженное сокращение зоны разряжения костной ткани ГБК до размеров 31х11 мм, с признаками частичного склерозирования; слева — заполнение и сужение послеоперационного канала и улучшение структуры ГБК. Пациенту рекомендовано продолжение комплексного лечения.
Рис. 4 (02. 11. 15 г.) После 1 курса лечения (3 месяца)
Данный случай демонстрирует, что оперативное вмешательство в объеме туннелизации и декомпрессии головки бедренной кости с пластикой дефекта биорезорбируемым материалом при лечении начальных стадий асептического некроза головки бедренной кости дает быстрый положительный результат в виде снижения болевого синдрома,требует динамического наблюдения и, при необходимости, последующего терапевтического воздействия с целью восстановления костной структуры ГБК. Дальнейшее лечение безоперационным методом позволяет улучшить структуру ГБК, уменьшить очаги деструкции, что позволяет добиться сохранения функции ТБС не прибегая к тотальному эндопротезированию.
В 2014 г. обратилась в специализированный центр по лечению асептического некроза с жалобами на ноющие, иногда острые боли в области левого тазобедренного сустава, усиливающиеся при физической нагрузке, длительном сидении, стоянии, стартовые боли. Боли иррадиировали в левую паховую область, ягодичную область, пояснично-крестцовую область, по передней поверхности бедра, в левый коленный сустав. Беспокоили ночные боли, снижение силы и опоры на левую нижнюю конечность, похудание левого бедра, хромота на левую нижнюю конечность.
Из анамнеза известно, что с детства отмечена дисплазия левого тазобедренного сустава с его подвывихом. Работа была связана со стрессами, длительно приходилось находиться в положение стоя, последние 10 лет получала лечение по поводу распространенного остеохондроза. В июне 2013 г. перенесла сильный стресс, на фоне тяжелых физических нагрузок и эмоционального напряжения боли в поясничной области стали прогрессировать с иррадиацией по наружной поверхности левого бедра. В августе 2013 г. падение с велосипеда на левое бедро. В октябре 2013 г. на рентгенографии тазобедренных суставов выявлен АНГБК слева с рекомендацией эндопротезирования.
Пациентка в течение 2 лет получала комплексное лечение: ежедневное проведение процедур аппаратом «Остеон-1», приём органо-минеральных препаратов, антиагрегантов, антиоксидантов, стабилизаторов эндотелия, соблюдение ортопедического режима и выполнение комплекса физических упражнений.
Контроль состояния проводился каждые три месяца по окончании очередного курса лечения с оценкой клиники, объективных данных, объема движений по шкале Harris, рентгенографии тазобедренных суставов, маркеров метаболизма костной ткани, ультразвуковой денситометрии.
На рентгенограммах ТБС от 14.01.14 (Rg №1): снижение суставной щели до 2/3 и более, головка левой бедренной кости уплощена, грибообразно деформирована, шейка укорочена, отмечаются субхондральный склероз суставной поверхности и краевые остеофиты, выходящими за пределами латерального угла вертлужной впадины. Вертлужная впадина уплощена, субхондральный склероз и множественные кистовидные образования.
В результате лечения на рентгенограммах от 22.12.15г. (Rg №2) определяется положительная динамика в виде расширения суставной щели, сокращения и заполнения зон множественной кистовидной перестройки в структуре ГБК, головка левой бедренной кости остается уплощенной, грибообразно деформирована.
Пациентка находится под динамическим наблюдением, проводит лечение препаратами, которые обеспечивают анаболический эффект кости, улучшают микроциркуляцию.
Пациентка, 49 лет.
В декабре 2013 г. обратилась в центр с жалобами на ноющие боли в области правого тазобедренного сустава (ТБС), иррадиирующие в паховую область, возникающие при ходьбе, физической нагрузке, снижение мышечной силы в правой нижней конечности, хромоту при интенсивной физической нагрузке.
Из анамнеза: с 2011 г. отмечает периодические боли в области правого ТБС во время занятий спортом (активно занималась бадминтоном, плаванием, йогой), боли купировались самостоятельно, за медицинской помощью не обращалась. На фоне усиления болевого синдрома в мае 2012 г. провела Rg-графию тазобедренных суставов, заключение: коксартроз правого ТБС. Проведенное лечение (курсы алфлутопа, лазеротерапии, фонофорез, снижение физической нагрузки), оказывало кратковременный эффект. В сентябре 2012 г. по результатам МРТ и консультации травматолога было предложено эндопротезирование, от которого пациентка воздержалась, продолжала консервативную терапию (ФТЛ, препараты кальция).
В октябре 2013 г., после падения с высоты собственного роста на область правого бедра (поскользнулась) почувствовала резкое ухудшение в виде усиления болевого синдрома, ограничения объема движений в правом ТБС. Боли купировала приемом НПВС. При обследовании (МРТ от 02.11.2013 г.): ГБК справа уплощена, шейка укорочена; структура костной ткани головки и шейки бедренной кости, а также вертлужной впадины изменена за счет наличия обширной зоны отека с участками узуративных дефектов кортикальной пластинки и кистовидной перестройки костной ткани (в верхних отделах ГБК и нижних отделов вертлужной впадины), максимальным размером 1,5х1,6х1,2 см.
В специализированный центр обратилась самостоятельно, где было проведено комплексное обследование: оценка объема движений по шкале Harris, рентгенография ТБС, ультразвуковая денситометрия, маркеры метаболизма костной ткани, клинические и биохимические показатели крови и мочи.
На основании данных анамнеза, клиники, инструментального исследования и лабораторных показателей был установлен диагноз: асептический некроз ГБК справа III ст., асептический некроз вертлужной впадины. Остеопения, клинически значимая.
В течение года пациентка прошла 3 курса специализированного лечения в составе терапевтических процедур, которые проводились ежедневно утром и вечером, в домашних условиях длительностью 30 минут с использованием аппарата НС-5 по индивидуальной схеме, с применением накожных фитоаппликаторов. Назначено строгое соблюдение ортопедического режима с разгрузкой тазобедренных суставов (ходьба при помощи костылей), индивидуальный комплекс лечебной физкультуры, питание, обеспечивающее достаточное усвоение кальция, прием органоминерального комплекса БАД Чэнцзай по 1 пилюле 3 раза в день после еды, альфакальцидол 1мкг вечером после еды, препараты кальция, антиагреганты, витаминоминеральные комплексы.
Контроль динамики лечения проводился по окончании каждого курса с оценкой клиники, объективных данных, объема движений по шкале Harris, рентгенографии тазобедренных суставов, денситометрии, маркеров метаболизма костной ткани.
На протяжении лечения отмечалась следующая динамика:
Рентгенография от 02.12.2013 г.: суставная щель справа резко сужена. Определяется участок деструкции костной ткани в ГБК справа до 1,9*1,7 см, контуры склерозированы, в подвздошной кости участок деструкции до 1,6*1,3 см.
На контрольной рентгенографии от 12.12.14 г.: суставная щель справа прослеживается на всем протяжении. Суставные поверхности склерозрованы, неровные. Структура костной ткани ГБК более однородная, отмечается значительное сокращение участка деструкции в подвздошной кости.
На основании клинических, лабораторных, рентгенологических данных пациентка переведена на поддерживающую терапию: прием лекарственных средств (прием органоминерального комплекса Чэнцзай курсами, альфакальцидол, метаболическая терапия). Рекомендовано соблюдение ортопедического режима в виде ограничения осевых нагрузок, подъема тяжестей, профилактика гиподинамии, ежедневные занятия ЛФК, курсы массажа дважды в год, плавание, денситометрия в динамике.
При поступлении:
Жалобы на ноющие боли в обоих тазобедренных суставах, преимущественно в правом тазобедренном суставе, возникающие при начале движения, усиливающиеся при нагрузке, с иррадиацией в пояснично-крестцовую область, по наружной поверхности правого и левого бедра, ограничение объёма движений в правом тазобедренном суставе, снижение силы и опоры на нижние конечности, хромоту на правую нижнюю конечность.
Из анамнеза: в юности переносил большие физические нагрузки — профессионально занимался хоккеем, частые периоды физических нагрузок, подъёма тяжестей. В 2003г. перенес онкологическое заболевание предстательной железы T2M0N0, лечение проводилось лучевой терапией. Боли в правом тазобедренном суставе начали беспокоить с 2004г. Обследование и лечение проводилось в ЦКБ РАН, где был диагностирован деформирующий артроз правого тазобедренного сустава 3 степени. Назначались обезболивающие противовоспалительные препараты, физиотерапия —
с кратковременным эффектом. На МРТ тазобедренных суставов выявлены признаки АНГБК справа. Находился под ежегодным наблюдением и лечением с 2005 по 2009 гг. специалистами в ЦИТО им. Н.Н. Приорова с диагнозом: Двусторонний диспластический коксартроз справа 3-4 ст, слева 2-3 ст. Асептический некроз головки бедренной кости справа. Проводилось консервативное лечение: физиотерапия (ДДТ, магнитотерапия, лазерная терапия, ультразвук с гидрокортизоновой мазью), НПВП (мовалис, артрозилен, целебрекс, найз), однако болевой синдром в правом тазобедренном суставе стал прогрессировать, боли стали носить постоянный характер. В начале 2009г. предложено эндопротезирование, от которого пациент воздержался.
30.03.2009 г. самостоятельно обратился в Специализированный центр по лечению асептического некроза.
При осмотре — ограничение объёма движений в тазобедренных суставах:
сгибание R90, L100, разгибание R10, L10, внутренняя ротация R5, L10, наружная ротация R15, L15, отведение R10, L15 приведение R15, L20, признаки гипотрофии мышц правого бедра, укорочения правой нижней конечности на конечности на 2,5 см.
В специализированном центре по лечению асептического некроза пациенту было проведено комплексное обследование : рентгенография тазобедренных суставов, анализ снимков по программе Analiser + , трехфазная сцинтиграфия, двухэнергетическая рентгеновская денситометрия, скрининг диагностика заболеваний внутренних органов на основе информационного анализа электрокардиосигналов, клинические и биохимические показатели крови и мочи, маркеры метаболизма костной ткани.
При анализе снимков по программе Analiser + от 24.03.2009г: двусторонний асептический некроз ГБК. Двусторонний гипертрофический артрит.
Слева: поверхность ГБК негладкая; трабекулярный рисунок нечеткий; плотность кости неоднородная; отмечается разрастание вертлужной впадины, остеофит; плотность суставной щели повышена.
Справа: структура вертлужной впадины разрушена; грибовидное изменений ГБК; во всей ГБК трабекулярная структура отсутствует — кистообразная перестройка и асептический некроз; суставная щель критически сужена; отмечается склерозирование вертлужной впадины, ее разрастание, остеофит.
Сцинтиграфия костей таза и нижних конечностей от 21.03.2009г: признаки инфильтративно-очаговых изменений правого тазобедренного сустава с ярко выраженными изменениями в проекции ГБК.
По данным рентгеновской денситометрии ProdigyAdvanceот 20.03.2009г: Снижение костной массы не выявлено.
ДО ЛЕЧЕНИЯ:
По данным анамнеза, клиники, инструментальных исследований и лабораторных показателей был установлен диагноз – Двусторонний асептический некроз головки бедренной кости: справа 3-4 стадия, слева 3 стадия. Двусторонний диспластический артроз. Д-дефицит 2, 3 тип. Распространенный остеохондроз позвоночника. Спондилез и спондилоартроз позвоночника.
ИБС: Стенокардия напряжения ФК 2. Атеросклеротический кардиосклероз. НК2. Гипертоническая болезнь 2 стадия. Сахарный диабет 2 типа, средней тяжести, субкомпенсированный. Диабетическая ангиопатия нижних конечностей.
Хронический гастродуоденит, ремиссия. Хронический панкреатит, ремиссия. Жировой гепатоз. Гиперхолестеринемия. Мочекислый диатез.
Crпредстательной железы T2M0N0, состояние после лучевой диагностики от 2003 г.
С согласия пациента в течение 5 лет было проведено 14 курсов специализированного лечения АНГБК. Лечение проводилось в амбулаторных условиях с соблюдением ортопедического режима с разгрузкой тазобедренных суставов (исключение ношения тяжестей, сведение к минимуму осевых нагрузок на тазобедренные суставы, передвижение с помощью трости), с выполнением индивидуального комплекса лечебной физкультуры, с питанием, обеспечивающим достаточное усвоение кальция, с ежедневным проведением лечебных процедур с помощью терапевтического аппарата Остеон – 1, аппарата НС-5, утром и вечером длительностью 25-30 минут, с использованием накожных аппликаторов в виде сборов лекарственных растений. При этом накожные аппликаторы устанавливали на акупунктурных точках в зоне дефекта кости, поочередно на соответствующих меридианах желудка, селезенки, печени, желчного и мочевого пузыря с индивидуальным контролем величины силы сформированного тока и температуры нагрева в месте установки аппликаторов. Также внутрь принимались препараты, оказывающие анаболический эффект кости.
Контроль состояния больного проводился каждые три месяца по окончании очередного курса лечения с оценкой клиники, объективных данных, объема движений по шкале Harris, рентгенографии тазобедренных суставов, маркеров метаболизма костной ткани, информационного анализа кардиосигналов, ультразвуковой денситометрии.
При динамическом наблюдении 12.08.14 г. объем движений в тазобедренных суставах: сгибание R 110, L 120, разгибание R 10, L 10, внутренняя ротация R15, L 20, наружная ротация R 25, L30, отведение R 40, L40, приведение R30, L 40, признаки гипотрофии правого бедра менее выражена, укорочение правой нижней конечности на 2 см.
По результатам проведенного лечения получена отчетливая положительная динамика – боли в правом тазобедренном суставе уменьшились, беспокоят при ходьбе, резких движениях, после рабочего дня. Боли в левом тазобедренном суставе не беспокоят. Отмечается увеличение силы и опоры на нижние конечности, увеличился объем движений в тазобедренных суставах, уменьшение хромоты. Передвигается при помощи трости.
По данным ультразвуковой денситометрии SunlightОmnisence 7000 от 12.08.14г.: показатели качества костной ткани в границах индивидуальной нормы.
При анализе снимков рентгеновских снимков от 15.08.14г. по программе Analiser + : Слева: форма и очертания нормальные; плотность костной ткани равномерная. Положение подвывиха компенсировано разрастанием вертлужной впадины. Справа: значительное улучшение состояния суставной щели; плотность костной ткани стала более равномерной; дефекты кости заполняются новой костной тканью.
ПОСЛЕ ЛЕЧЕНИЯ:
При поступлении:
Жалобы на ноющие боли в тазобедренных суставах при ходьбе, преимущественно в левом тазобедренном суставе, возникающие при начале движения, с иррадиацией в пояснично-крестцовую область, в левую паховую область, левый коленный сустав, ограничение объёма движений в тазобедренных суставах, снижение силы и опоры на нижние конечности, хромоту на левую нижнюю конечность.
Из анамнеза: мастер спорта по рукопашному бою. До 2001г. частые удары в область бедра, таза. Участник боевых действий, перенёс сильный стресс, употреблял алкоголь в больших количествах. В 2009г. при катании на горных лыжах падение с трамплина на правый тазобедренный сустав. Отмечалась боль и хромота. При осмотре специалистами, диагностировано защемление седалищного нерва, рекомендован курс массажа, умеренная ходьба. Спустя 2 дня не смог встать на ноги, самостоятельно принимал обезболивающие противовоспалительные препараты. С 2011г. стал отмечать похудание правой нижней конечности. Проводилось симптоматическое лечение, самостоятельно занимался ЛФК. В июне 2012г. проведено МРТ тазобедренных суставов, выявлен двусторонний АНГБК. Предложено эндопротезирование, от которого пациент воздержался. 04.07.2012г. самостоятельно обратился в Специализированный центр по лечению асептического некроза.
При осмотре — ограничение объёма движений в тазобедренных суставах:
сгибание R 120, L 120, разгибание R15, L10, внутренняя ротация R10, L5, наружная ротация R20, L15, отведение R30, L30, приведение R30, L15, признаков гипотрофии мышц, укорочения конечности не выявлено.
В специализированном медицинском центре по лечению асептического некроза пациенту было проведено комплексное обследование: рентгенография тазобедренных суставов, двухэнергетическая рентгеновская денситометрия, клинические и биохимические показатели крови и мочи, маркеры метаболизма костной ткани.
На рентгенографии тазобедренных суставов в трех проекциях (на спине, на животе, по Лаунштейну): суставные щели сохранены, уплощение суставных поверхностей обеих головок бедренных костей с выраженным склерозом и кистовидной перестройкой. Фрагментации головок в наружных отделах. Заключение: Асептический некроз головок бедренных костей.
При анализе снимков по программе Analiser + : Двусторонний асептический некроз ГБК 3-4 стадия. С обеих сторон ГБК коллабированы, форма изменена; суставные щели неравномерные; достаточной ширины; плотность межсуставного пространства повышена. Слева: отмечается клиновидный участок секвестрированной костной ткани; в наружном секторе ГБК отмечается кистообразная перестройка; трабекулярный рисунок нарушен; плотность костной ткани неравномерная.
Справа: отмечается линия перелома ГБК от зоны крепления круглой связки до наружного сектора ГБК, трещина заполнена новой неминерализованной костной тканью. Костная ткань по всей ГБК склерозирована на фоне кистообразной перестройки.
По данным рентгеновской денситометрии ProdigyAdvance: L1-L4 Tscore= -0,7, Z-score= -1,3;
Left femur Total T score= -1,6, Z-score= -2,0; Right femur Total T score= -1,2, Z-score= -1,6;
По лабораторным показателям крови и мочи: гипокальцемия ( Са ион.=0,87 ммоль/л (1,12-1,30), гиперурикемия ( мочевая к-та 614,7 мкмоль/л (208,0-428,4), гиперхолестеринемия, повышение значений СРБ 15,25 мг/л (0-5,0), АСЛ-О 20,5 МЕ/мл (0-200).
По данным анамнеза, клиники, инструментальных исследований и лабораторных показателей был установлен диагноз – Двусторонний асептический некроз головки бедренной кости: слева 3 стадия, справа 3стадия. Остеопения, клинически значимая. Распространенный остеохондроз позвоночника.
Вегето-сосудистая дистония по гипертоническому типу.
Хронический гастродуоденит, ремиссия. Жировой гепатоз. Гиперхолестеринемия. Мочекислый диатез. Популярная статья — Выбираем лучший цинк на iHerb.
ДО ЛЕЧЕНИЯ
С согласия пациента в течение 2 лет было проведено 6 курсов специализированного лечения АНГБК. Лечение проводилось в амбулаторных условиях с соблюдением ортопедического режима с разгрузкой тазобедренных суставов (исключение ношения тяжестей, сведение к минимуму осевых нагрузок на тазобедренные суставы, передвижение на двух костылях или на автомобиле и, соответственно, в лифте), с выполнением индивидуального комплекса лечебной физкультуры, с питанием, обеспечивающим достаточное усвоение кальция, с ежедневным проведением с помощью терапевтического аппарата «Остеон – 1» (аппарат типа НС-5) утром и вечером лечебных процедур длительностью 25-30 минут, с использованием накожных аппликаторов в виде сборов лекарственных растений. При этом накожные аппликаторы устанавливали на акупунктурных точках в зоне дефекта кости, поочередно на соответствующих меридианах желудка, селезенки, печени, желчного и мочевого пузыря с индивидуальным контролем величины силы сформированного тока и температуры нагрева в месте установки аппликаторов. Также внутрь принимались препараты, оказывающие анаболический эффект кости.
Контроль состояния больного проводился каждые три месяца по окончании очередного курса лечения с оценкой клиники, объективных данных, объема движений по шкале Harris, рентгенографии тазобедренных суставов, маркеров метаболизма костной ткани, информационного анализа кардиосигналов, ультразвуковой денситометрии.
По результатам проведенного лечения получена отчетливая положительная динамика – боли в правом тазобедренном суставе не беспокоят, боли в левом тазобедренном суставе появляются при резких движениях, длительной ходьбе, физической нагрузке с иррадиацией в левый коленный сустав. Со слов пациента, боли слабые, переносимые, не влияют на его активность. Отмечает устойчивость походки, увеличение силы и опоры на нижние конечности, увеличился объем движений в тазобедренных суставах, отсутствие хромоты.
При динамическом наблюдении 25.12.13г. объем движений в тазобедренных суставах: сгибание R 130, L 130, разгибание R 15, L 15, внутренняя ротация R10, L5, наружная ротация R 40, L30, отведение R30, L 30, приведение R30, L30, признаков гипотрофии мышц, укорочения конечности не выявлено.
ПОСЛЕ ЛЕЧЕНИЯ:
На R-грамме от 25.12.2013 г. тазобедренных суставов: слева суставная щель неравномерна от 5 до 2 мм, субхондральные пластинки склерозированы, неровные, достаточно четкие. Структура ГБК перестроена по типу разрежения структуры чередования деструкции на участке до 7,5*4,4 см. Справа суставная щель сохранена, неравномерна от 5 до 3мм, субхондральные пластинки скоерозированы, четкие. Определяется перестройка костной структуры и чередования деструкции на участке 6,2*/3,2 см. Заключение: Рентгенкартина деформирующего коксартроза с обеих сторон 2-3 степени. Перестройка структуры обеих головок бедренных костей (асептический некроз 2 -3 стадия).
При анализе снимков по программе Analiser + — с обеих сторон ширина суставных щелей сохранена, зона некроза значительно сократилась, происходит поглощение некротизированной костной ткани, замещение пустот,трещин новой костной тканью. Плотность костной ткани становится более равномерной, однородной.
ПРИМЕР № 16
В марте 2006 года обратился в специализированный центр по лечению асептического некроза с жалобами на ноющие боли в области правого тазобедренного сустава (ТБС), иррадиирующие в правую паховую область, коленный сустав, мышцы бедра, возникающие при длительной ходьбе, в ночное время, «стартовые» боли, ограничение объема движений с затрудненным самообслуживанием, снижение мышечной силы, хромота.
Из анамнеза: в конце лета 2004 г., после интенсивных физических нагрузок, злоупотребления алкоголем стали беспокоить боли в правой ягодичной, паховой областях. Обратился к невропатологу, проходил лечение с диагнозом остеохондроз поясничного отдела позвоночника в течение 1,5 лет без значимого эффекта: болевой синдром сохранялся, стал отмечать ограничение объема движений в ТБС при надевании обуви, похудание правого бедра, легкая хромота, периодические боли в левом ТБС. При дальнейшем обследовании на рентгенограммах ТБС от мая 2005 г. выявлены признаки асептического некроза ГБК справа, коксартроз IVст. В специализированный центр по лечению асептического некроза обратился самостоятельно.
При осмотре выявлено ограничение движения в тазобедренных суставах: сгибание D80º S120º, разгибание D10º S15º, внутренняя ротация D0º S15º, наружная ротация D5º S15º, отведение D25º S35º, приведение D15º S30º; выраженный болевой синдром при движениях в правом ТБС; признаки гипотрофии мышц бедра справа, укорочение правой нижней конечности на 1,5 см.
По лабораторным данным отмечался Д-дефицит, гиперпаратиреоз, повышение уровня ДПИД в моче.
На рентгенограммах костей таза с захватом обоих ТБС в прямой проекции от 04.05.2005г. справа: ГБК правильной формы с нечеткими контурами, в верхнем полюсе структура костной ткани изменена за счет крупноячейстой кистообразной перестройки с переходом на дно и крышу вертлужной впадины. Рентгенологическая суставная щель прослеживается не на всем протяжении с признаками фиброзно-костного анкилозирования. Слева ГБК и вертлужная впадина с неровными контурами, костная структура изменена за счет кистообразной перестройки с участками остеосклероза. Рентгенологическая суставная щель неравномерно сужена, в верхнем и нижнем полюсах с тенденцией к анкилозированию.
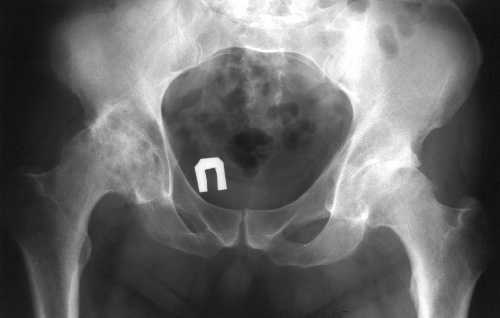
Пациент в течение года проходил комплексное лечение в составе ежедневного проведения сеансов длительностью 30 минут с использованием терапевтического аппарата НС-5 по индивидуальной схеме с применением накожных аппликаторов из лекарственных трав, соблюдением строгого ортопедического режима с разгрузкой тазобедренных суставов (ходьба на костылях), прием органоминерального комплекса (БАД) Чэнцзай по 1 пилюле три раза в день через 30 минут после еды, альфакальцидол 1мкг вечером после еды, препараты кальция по 1000 мкг/сут, антиагреганты, витаминоминеральные комплексы, метаболическая терапия, индивидуальный комплекс лечебной физкультуры, питание, обогащенное кальцием, курсы массажа. Динамически контроль клинико-лабораторных показателей проводился каждые 3 месяца. В ходе лечения особое внимание уделялось ежедневным занятиям ЛФК для увеличения объема движений в ТБС.
В ходе лечения пациент предъявлял жалобы на боли только уже только при чрезмерных физических нагрузках, ночные, «стартовые» боли не беспокоили, подъем по лестнице, надевание обуви не доставляло неудобств, отмечалось постепенное увеличение объема движений в ТБС: сгибание D110º S120º, разгибание D 20º S20º, внутренняя ротация D10º S20º, наружная ротация D20º S20º, отведение D40º S40º, приведение D20º S30º .
ПОСЛЕ ЛЕЧЕНИЯ
В анализах крови отмечалось стойкая нормализация показателей метаболизма костной ткани.
На ретгенограммах костей таза с захватом обоих ТБС в прямой проекции от 05.03.07 г. справа ГБК правильной формы с четкими контурами, в зоне наибольшей нагрузки костная ткань неоднородная за счет чередования мелкоячеистой кистозной перестройки с участками остеосклероза. Суставная щель неравномерно сужена, прослеживается на всем протяжении, признаков анкилозирования нет. Слева ГБК с неровными четкими контурами, правильной формы. Структура костной ткани ГБК неравномерной плотности с очаговой остесклеротической перестройкой. Суставная щель прослеживается на всем протяжении, критически сужена в верхнем полюсе.
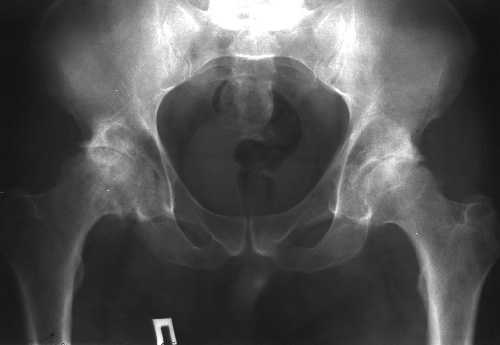
В течение последних 8 лет пациент П находится под динамическим наблюдением в специализированном центре, ежегодно проходит трехмесячный курс поддерживающей терапии терапевтическим прибором НС-5 с приемом органоминерального комплекса (БАД) Чэнцзай, препаратов кальция, метаболитов витамина Д, ежедневно проводит занятия ЛФК, активно занимается плаванием.